Diabetischer
Fuß – Angiopathie vs. Neuropathie – Differenziertes
Vorgehen |
| T. Hölzenbein
Univ.-Klinik für Chirurgie, Klinische Abteilung für
Gefäßchirurgie, Medizinische Universität Wien
(Vorstand: Univ.-Prof. Dr. Ferdinand Mühlbacher) |
|
| Das
diabetische Fußsyndrom ist keine echte Entität mit
einem klar definierten Zuständigkeitsbereich. Es wird versorgt
von Allgemeinmedizinern, Internisten, Chirurgen und Neurologen,
dazu kommt noch Fachpersonal aus den Bereichen Pflege, Orthopädietechnik,
Diätwissenschaft, Physikalische Medizin, Wundversorgung,
etc. Laut St.Vincent-Deklaration von 1989 sollte die Anzahl
der Amputationen aufgrund diabetischer Gangrän in der nächsten
Zeit um die Hälfte reduziert werden. Dazu ist eine fachüberschreitende
Kooperation aller Beteiligten nötig. |
Therapeutisches Vorgehen
Am Anfang
der Therapie steht eine ausreichende Abklärung mit klinischer
Untersuchung (Inspektion, Fußpulse tasten, ...), Fußröntgen
(eventuell mit Vergrößerung), oberflächlichen
und tiefen Kulturen, Bestimmung des Doppler-Index, Rheographie,
Duplex der Arteria femoralis superficialis, Semmes-Weinstein-Test
und MR-Angiographie (Abb. 1). Um Läsionen
vorzubeugen, sollte auch immer das Schuhwerk kontrolliert
werden. Zu enge Schuhe sind zu vermeiden, idealerweise sind
die Schuhe 2-3mal täglich zu wechseln. Schuhkorrekturen
haben professionell zu erfolgen, „Basteleien“
sind nicht sinnvoll. Bei Verdacht auf Osteomyelitis ist eine
Knochenbiopsie empfehlenswert. Da in den meisten Fällen
eine Neuropathie besteht, kann diese Intervention üblicherweise
problemlos durchgeführt werden. Ein Débridement
sollte bei guter Durchblutung großzügig, bei schlechter
Durchblutung sparsam erfolgen (Abbildung 2).
Knochenanteile sind aus der Wunde zu entfernen, die Wundränder
werden locker, allenfalls mit einer Sit-Naht, adaptiert. Bei
Osteomyelitis muss heute nicht mehr unbedingt chirurgisch
interveniert werden, nur bei feuchter Gangrän (Gasbildung)
ist eine Amputation praktisch immer notwendig.
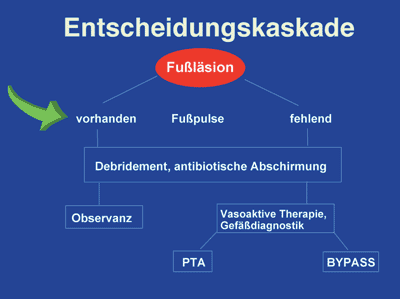
Abbildung
1: Entscheidungskaskade
Abbildung
2: Débridement beim diabetischen Fuß
|
Gefäßchirurgische Interventionen
Durch
moderne bildgebende Verfahren ist heute auch die Darstellung
von kleinen Gefäßen möglich. Dabei hat sich
gezeigt, dass die vielzitierte diabetische „Mikroangiopathie“
nur mehr als historischer Begriff betrachtet werden darf. Die
Gefäßprobleme beim diabetischen Fußsyndrom
sind auf eine Makroangiopathie zurückzuführen, die
kleinen Gefäße sind in der Regel offen. Entsprechend
dieser Tatsache ist ein Bypass zu den Fußarterien sinnvoll
und heute mit akzeptabler Morbidität und Mortalität
durchführbar. Der femoro-distale Venenbypass zählt
daher heute zu den am häufigsten durchgeführten Operationen
in der Gefäßchirurgie. Eine Amputation hat natürlich
eine deutlich höhere Mortalität als die Bypassoperation
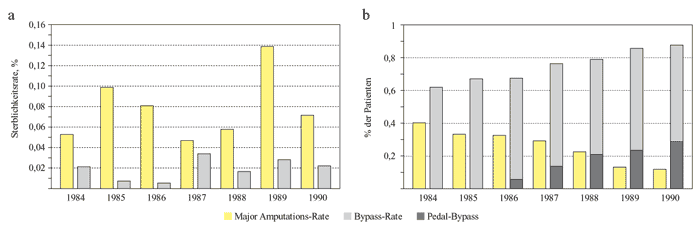
(Abbildungen 3a, 3b und 4).
Die 30-Tage-Mortalität der Oberschenkelamputation beträgt
etwa 50%, im Gegensatz dazu lag die Mortalität in einer
Studie an 325 Bypass-Patienten bei 1,2%. Allerdings kann die
Major-Amputationsrate nur durch die Einführung des pedalen
Bypass gesenkt werden, die Langzeitergebnisse bei proximalen
Rekonstruktionen sind durchwegs schlechter. Im Laufe der Entwicklung
wurde die Bypass-Technik aber so weit verfeinert, dass inzwischen
Abschlüsse auf sehr distale Arteriensegmente möglich
sind – auch die Nähe zur Infektion sollte heute kein
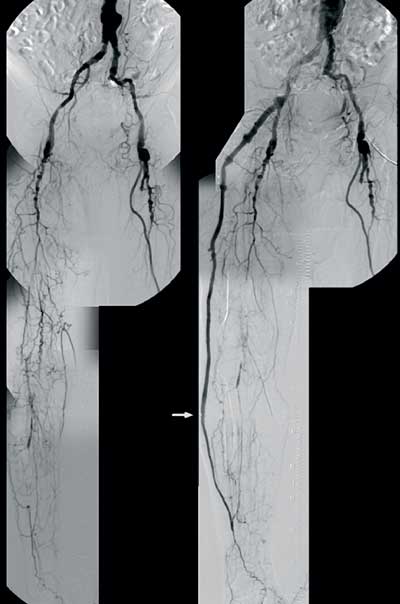
Problem sein. Prinzipiell ist immer eine autologe Bypassversorgung
anzustreben, alternative Verfahren sollten nur ausnahmsweise
zum Einsatz kommen (Abbildung 5).
Abbildung
3a und 3b: Mortalitätsrate – Amputation
versus Bypass
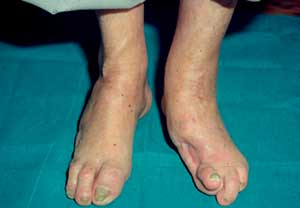
Abbildung
4: Amputation versus Bypass
Abbildung
5: Iliaco-cruraler Bypass aus Armvenen – Rezidivbypass
|
Anschrift
des Referenten:
Univ.-Prof. Dr. Thomas Hölzenbein
Univ.-Klinik für Chirurgie, Klin. Abt. für Gefäßchirurgie
A-1090 Wien, Währinger Gürtel 18-20
E-Mail: thomas.hölzenbein@meduniwien.ac.at
|