| Stellenwert von
Telithromycin in der Therapie von Atemwegsinfektionen - eine Literaturübersicht |
|
C. Wenisch1, B. Parschalk2
1 Med. Univ.-Klinik, Abt. für Infektiologie, Graz
(Vorstand: Univ.-Prof. Dr. G.J. Krejs)
2 Univ.-Klinik für Innere Medizin I, Klin. Abt. für Infektionen
und Chemotherapie, AKH Wien
(Vorstand: Univ.-Prof. DDr. W. Graninger)
|
Zusammenfassung
Telithromycin
1 x 800 mg erwies sich ebenso wirksam wie Amoxicillin 3 x 1.000
mg, Clarithromycin 2 x 500 mg bei der Therapie der außerhalb
des Krankenhauses erworbenen Pneumonie, wie Amoxicillin/Clavulansäure
3 x 625 mg, Cefuroxim-Axetil 2 x 500 mg bei der Exazerbation der
chronischen Bronchitis, und Amoxicillin/Clavulansäure 3 x 625
mg oder Amoxicillin 3 x 250 mg bei der akuten Sinusitis. Während
die Vergleichsantibiotika über 7 bis 10 Tage gegeben wurden,
war die Therapiedauer bei Telithromycin mit 5 bis 7 Tagen deutlich
kürzer.
|
| Einleitung
Ein mit klassischen
Methoden durchgeführter Erregernachweis bei Atemwegsinfektionen
ist in der täglichen Praxis des niedergelassenen Arztes kosten-
und zeitaufwendig und somit im Alltag meist nicht durchführbar.
Daher muss die initiale antimikrobielle Therapie empirisch sein.
Ziel ist der
primäre Einsatz von Antibiotika mit schneller zuverlässiger
Wirksamkeit, guter mikrobiologischer Aktivität, guter klinischer
Effektivität, guter Verträglichkeit und guter Compliance.
Ketolide sind speziell für eine sinnvolle empirische Therapie
ambulant erworbener oberer und unterer Atemwegsinfektionen in der
Praxis des niedergelassenen Arztes entwickelt worden. Sie erfassen
die häufigsten Erreger respiratorischer Infektionen, wie Pneumokokken,
Streptococcus pyogenes, Moraxella catarrhalis und
Haemophilus influenzae, aber auch die atypischen Erreger
wie Chlamydien, Mykoplasmen und Legionellen.
Telithromycin
wirkt bakterizid und verfügt zudem über einen postantibiotischen
Effekt von ca. 2 Stunden. Die Halbwertszeit von ca. 10 Stunden rechtfertigt
eine einmal tägliche Gabe. Es kommt weder zu Interaktionen
mit Theophyllin noch mit oralen Antikonzeptiva, es ist keine Dosisanpassung
bei älteren Patienten, Patienten mit eingeschränkter Leberfunktion
und gering eingeschränkter Nierenfunktion erforderlich. Erst
ab einer Kreatininclearance unter 30 ml/min ist die Dosis zu halbieren.
Die Konzentrationen
in Geweben der Atemwege, wie z.B den Bronchien, ist wesentlich höher
als die Konzentration im Serum. In den Alveolarmakrophagen, in denen
sich intrazelluläre Bakterien befinden, die dort auch vermehrungsfähig
sind, liegen Konzentrationen bis zum 180-fachen der Plasmakonzentration
vor. Gerade hohe intrazelluläre Wirkstoffkonzentrationen sind
bei Infektionen mit intrazellulären Erregern für eine
zuverlässige Wirkung günstig.
Innerhalb von
72 Stunden wird die Substanz vollständig aus dem Organismus
eliminiert. Deshalb sind langdauernde subinhibitorische Konzentrationen,
die für Infektionsrezidive verantwortlich sein könnten,
nach einer Therapie mit Telithromycin nicht zu erwarten.
Die einmal tägliche
Gabe von Telithromycin und die kurze Therapiedauer (5 Tage für
Tonsillitis/Pharyngitis, akute Exazerbation der chronischen Bronchitis
und akute Sinusitis; 7 Tage für Pneumonie) ist für die
Therapie von Atemwegsinfektionen grundsätzlich günstig,
da die Compliance des Patienten gefördert wird.
Telithromycin
kann, vor allem aufgrund seines neuartigen Wirkmechanismus, bei
guter Verträglichkeit als bedeutende Innovation in der Antibiotikaentwicklung
bezeichnet werden und stellt eine Alternative für die empirische
Therapie von ambulant erworbenen Atemwegsinfektionen dar.
|
| Ambulant
erworbene Pneumonie (CAP)
In einer Studie
erhielten 240 Patienten mit CAP über 7 bis 10 Tage 800 mg Telithromycin
einmal täglich. Häufigste Erreger waren S. pneumoniae,
H. influenzae und M. catarrhalis. Ein klinischer Erfolg
wurde bei 93% der Patienten, ein bakteriologischer Erfolg bei 89%
der Patienten mit einer Pneumokokken-Infektion erzielt [1].
In einer Doppelblindstudie
wurde die Wirksamkeit von Telithromycin mit der von hoch dosiertem
Amoxicillin bei 404 Patienten mit CAP verglichen:
199 Patienten wurden mit 800 mg Telithromycin einmal täglich,
205 mit 1.000 mg Amoxicillin 3-mal täglich behandelt. In der
Amoxicillin-Gruppe brachen 12% der Patienten, in der Telithromycin-Gruppe
7% die Therapie ab. Die klinische Erfolgsrate nach der Therapie
(Tag 17 bis 21) lag bei 95% in der Telithromycin-Gruppe und bei
90% in der Amoxicillin-Gruppe (p = 0,053). Nach 31 bis 36 Tagen
unterschieden sich die Erfolgsraten signifikant (81,4% vs 72,7%)
[2].
In einer randomisierten,
multizentrischen Doppelblindstudie wurden bei 448 Erwachsenen mit
CAP Wirksamkeit und Verträglichkeit von Telithromycin 800 mg
einmal täglich über 10 Tage mit Clarithromycin 500 mg
zweimal täglich über 10 Tage verglichen. Die klinische
Erfolgsrate war in beiden Gruppen vergleichbar gut (88,3% Telithromycin,
88,5% Clarithromycin). Die bakteriologische Heilungsrate betrug
89,3% in der Telithromycin-Gruppe und 96,4% in der Clarithromycin-Gruppe
(p = n.s.). Es wurde kein Unterschied in der Häufigkeit von
Nebenwirkungen beschrieben (Telithromycin 38,5%; Clarithromycin
27,9%); die häufigsten waren Diarrhö (12,7%; 7,2%), Übelkeit
8,6%; 5,0%), Schwindel (4,1%; 1,8%) und Kopfschmerzen (4,1%; 5,4%)
[3].
In einer Zusammenfassung
von vier Phase III-Studien wurden 30/755 Patienten mit Bakteriämie
identifiziert. Bei 26 wurde S. pneumoniae nachgewiesen, wobei
3 Penicillin-resistent (MHK > 2 mg/L) und 2 Erythromycin-resistent
(MHK > 1 mg/L) waren. Die klinische Heilungsrate mit Telithromycin
war 90%, die bakteriologische Eradikationsrate war 90%. Bei den
26 Patienten mit nachgewiesener Pneumokokken-Bakteriämie betrug
die klinische Heilungsrate 23 von 26 (88,5%), die Eradikationsrate
lag ebenfalls bei 23 von 26 (88,5%). Die Autoren kamen zu dem Schluss,
dass Telithromycin 800 mg eine effektive Therapie für Pneumokokken-Bakteriämien
bei erwachsenen Patienten mit Pneumonie darstellt [4].
Von den gleichen
Autoren wurde im gleichen Datenmaterial die Effektivität gegenüber
atypischen Erregern untersucht. Die Diagnose C. pneumoniae,
M. pneumoniae oder L. pneumophilia wurde entweder
aus einer signifikanten Titerbewegung von IgG oder IgM (2 Stufen
in gepaarten Serumproben) oder aus einer positiven PCR in Verbindung
mit einem positiven IgM-Titer von 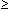 1:32 für C. pneumoniae,
1:32 für C. pneumoniae, 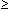 1:16 für M. pneumoniae oder ein positiver Harnantigen-Test
für Serogruppe 1 L. pneumophilia gestellt. Zur Diagnose
einer Infektion mit Coxiella burnetti galt ein 4-facher Titeranstieg
der C. burnetti-IgG-Antikörper. Die Heilungsraten aus
vier Phase II-Studien (insgesamt 755 Patienten) sind in Tabelle
1 dargestellt. Die Autoren beurteilen Telithromycin als effektives
Breitspektrumantibiotikum für eine außerhalb des Krankenhauses
erworbene Pneumonie mit Wirksamkeit auch gegenüber atypischen
Erregern [5].
1:16 für M. pneumoniae oder ein positiver Harnantigen-Test
für Serogruppe 1 L. pneumophilia gestellt. Zur Diagnose
einer Infektion mit Coxiella burnetti galt ein 4-facher Titeranstieg
der C. burnetti-IgG-Antikörper. Die Heilungsraten aus
vier Phase II-Studien (insgesamt 755 Patienten) sind in Tabelle
1 dargestellt. Die Autoren beurteilen Telithromycin als effektives
Breitspektrumantibiotikum für eine außerhalb des Krankenhauses
erworbene Pneumonie mit Wirksamkeit auch gegenüber atypischen
Erregern [5].
|
Tabelle
1: Effektivität von Telithromycin bei Pneumonien
durch atypische Erreger
| Erreger |
Anzahl
der Patienten
|
Klinische
Heilungsrate (%)
|
| Chlamydia
pneumoniae |
30
|
28
(93,3)
|
| Mycoplasma
pneumoniae |
28
|
27
(96,4)
|
| Legionella
pneumophilia |
4
|
4
(100)
|
| Coxiella
burnetti |
5
|
4
(80)
|
| Total |
67
|
63
(94)
|
|
Die rezenten
Stellungnahmen der verschiedenen Fachgesellschaften zur empirischen
antimikrobiellen Therapie der CAP sind in Tabelle 2 zusammengefasst.
Die lokale Resistenzsituation spielt eine Rolle bei der Auswahl
eines Antibiotikums.
|
Tabelle
2: Derzeitige Richtlinien für die empirische initiale
antimikrobielle Therapie von außerhalb des Krankenhauses
erworbener Pneumonie bei Erwachsenen [32-40]
| Empfehlungen |
Keine
modifizierenden Faktoren |
Modifizierende
Faktoren
(z.B. Alter, Grunderkrankungen) |
|
Centers
for
Disease Control
(CDC, USA)
|
Makrolid
(a)
Doxycyclin
Orales
ß-Laktam mit guter
Pneumokokken-Aktivität
|
Chinolon
mit guter Pneumokokken-
Aktivität (b) |
British
Thoracic Society
(BTS,
UK) |
Amoxicillin
(bevorzugt)
Erythromycin/Clarithromycin |
– |
Paul
Ehrlich Gesellschaft
(PEG,
Deutschland)
|
1.
Wahl:
Cephalosporin der 2. Generation,
Aminopenicillin ± ß-BLI (c),
Levofloxacin, Moxifloxacin
2.
Wahl:
Telithromycin, Makrolid (a), Gatifloxacin,
Doxycyclin, Makrolid Doxycyclin,
orales ß-Laktam mit guter
Pneumokokken-Aktivität
|
1.
Wahl:
Cephalosporin 2.-3. Generation,
Aminopenicillin ± ß-BLI (c),
Levofloxacin, Moxifloxacin
2.
Wahl:
Ketolid,
Gatifloxacin
|
(a)
Erythromycin, Clarithromycin, Azithromycin, Roxithromycin
(in Deutschland)
(b) Levofloxacin, Moxifloxacin, Gatifloxacin
(c) Betalaktamaseinhibitor |
|
Ungeklärt
ist die Frage, bei welcher Resistenzrate ein Antibiotikum seine
Rolle bei der empirischen Therapie verliert. Am LKH-Univ.-Klinikum
Graz hat man sich zu dem arbiträren Grenzwert bei 10% der Isolate
geeinigt. Die Makrolide haben im Jahre 2001 in Graz in Bezug auf
Haemophilus sp. und S. pneumoniae diese Marke überschritten.
|
| Akute
Exazerbation der chronischen Bronchitis (AECB)
In einer Studie
wurden 321 Patienten randomisiert mit Telithromycin (800 mg einmal
täglich über fünf Tage) oder Amoxicillin/Clavulansäure
(500 mg/125 mg 3-mal täglich über zehn Tage) behandelt.
Die klinische Erfolgsrate betrug in der Telithromycin-Gruppe 86%,
in der Amoxicillin/Clavulansäure-Gruppe 82% [6].
In einer zweiten
Studie, die mit 495 Patienten durchgeführt wurde, erhielten
243 Patienten einmal täglich Telithromycin 800 mg über
5 Tage und 252 Patienten 2-mal täglich 500 mg Cefuroxim-axetil
über 10 Tage. Die klinische Erfolgsrate betrug in der Telithromycin-Gruppe
89%, in der Cefuroxim-Axetil-Gruppe 86% [7].
Die Stellungnahmen
einer Vielzahl von Fachgesellschaften (siehe http://www.goldcopd.com)
kommen zum Schluss, dass Antibiotika für die in Tabelle 3 klassifizierten
Schweregrade II und III der Erkrankung bei Hinweisen auf eine bakterielle
Infektion (vermehrte Dyspnoe, vermehrtes Sputumvolumen, eitriges
Sputum, Husten, Fieber, Infiltrat im Lungenröntgen) einzusetzen
sind.
|
Tabelle
3: Klassifikation der COPD nach Schweregrad (GOLD-Klassifikation)
| Stadium
0: |
RiskopatientIn:
normale Spirometrie
Chronische Symptome (Husten, Sputum, Auswurf) |
| Stadium
I: |
Milde
COPD
FEV1/FVC < 70%
FEV1 80% predicted
Mit oder ohne chronische Symptome (Husten, Sputum,
Auswurf) |
| Stadium
II: |
Moderate
COPD
FEV1/FVC < 70%
30% FEV1< 80% predicted
(IIA: 50% FEV1< 80% predicted)
(IIB: 30% FEV1< 50% predicted)
Mit oder ohne chronische Symptome (Husten, Sputum,
Auswurf) |
| Stadium
III: |
Schwere
COPD
FEV1/FVC < 70%
FEV1< 30% predicted oder
FEV1< 50% predicted plus
Lungen-
versagen oder klinischen Zeichen des Rechtsherzversagens |
FEV1:
Forcierte expiratorische 1-Sekunden-Kapazität
FVC: forcierte Vitalkapazität |
|
|
Die Paul Ehrlich
Gesellschaft verwendet eine andere Klassifikation und gibt hinsichtlich
der antimikrobiellen Therapie „Mittel der Wahl“ und „Alternativen“
an (Tabelle 4). Seit Jahrzehnten wurde über die (relative)
Bedeutung von Antiinfektiva nach anfänglichem Enthusiasmus
(1950) im therapeutischen Konzept der Therapie der AECB kontroversiell
diskutiert. Derzeit gewinnt die „Pro-Antibiotika-Position“
Unterstützung durch die Beobachtung, dass jeweils neue bakterielle
Stämme (mittels molekularer Typisierung nachgewiesen) mit einer
Exazerbation assoziiert sind [8]. So war die Isolation eines neuen
Stammes von H. influenzae, M. catarrhalis oder S.
pneumoniae mit einem signifikanten Risiko einer Exazerbation
verbunden [8].
|
Tabelle
4: Empfehlungen der Paul Ehrlich Gesellschaft zur Therapie
der akuten Exazerbation der chronischen Bronchitis AECB(31)
| Klassifikation |
Häufigste
Erreger |
Mittel
der Wahl |
Alternative |
AECB
Schweregrad I
(<
3 Exazerbationen pro Jahr
ohne
oder leichte Obstruktion,
keine
Komorbidität) |
S.
pneumoniae
H. influenzae
M. catarrhalis |
Cephalosporin
2.-3. Generation
Aminopenicillin/BLI
Levofloxacin, Moxifloxacin,
Gatifloxacin |
Makrolid
Ketolid
Doxycyclin
|
AECB
Schweregrad II
(< 3 Exazerbationen pro Jahr
leichte bis mittelschwere
Obstruktion,
Komorbidität) |
S.
pneumoniae
H. influenzae
M. catarrhalis
Staphylokokken
K. pneumoniae |
Cephalosporin
2.-3. Generation
Aminopenicillin/BLI
Levofloxacin, Moxifloxacin,
Gatifloxacin |
Ketolid |
AECB
Schweregrad III
(> 3 Exazerbationen pro Jahr
schwere Obstruktion,
Emphysem,
Komorbidität) |
S.
pneumoniae
H. influenzae
P. aeruginosa
E. coli
K. pneumoniae Enterobakterien
|
Immer
i.v.: Cephalosporin
3. Generation,
Acylaminopenicillin/BLI
Ciprofloxacin,
Levofloxacin, Moxifloxacin,
Gatifloxacin, Carbapenem |
|
| BLI
= Betalaktamaseinhibitor (Clavulanat, Sulbactam, Tazobactam) |
|
|
|
Akute Sinusitis
In einer Studie
wurden die Wirksamkeit und Verträglichkeit von 800 mg Telithromycin
einmal täglich über 5 und 10 Tage mit Amoxicillin/Clavulansäure
(500 mg/125 mg 3-mal tägl.) über 10 Tage bei 790 Patienten
mit Sinusitis verglichen. Die klinischen Erfolgsraten waren in allen
drei Gruppen vergleichbar, sie betrugen bei Telithromycin über
5 Tage 75,8%, über 10 Tage 74,1% und bei Amoxicillin/
Clavulansäure über 10 Tage 74,6%. Die Rückfallrate
war bei kürzerer Behandlungszeit nicht höher [9].
In einer multizentrischen
Doppelblindstudie wurde bei 336 Erwachsenen Telithromycin 800 mg/Tag
5 versus 10 Tage verglichen. Die klinischen Erfolgsraten lagen in
beiden Gruppen über 90%. Die Häufigkeit von Nebenwirkungen
unterschied sich in den beiden Gruppen nicht. In den meisten Fällen
handelte es sich um leichte gastrointestinale Störungen [10].
Die Rolle des
Einsatzes von Antibiotika bei akuter Sinusitis ist unklar [11].
In einer Placebo-kontrollierten Studie mit Amoxicillin (250 mg 3-mal
täglich über 7 Tage) bei Erwachsenen mit akuter Sinusitis
maxillaris (klinisch und radiologisch diagnostiziert) waren nach
2 Wochen 83% in der Amoxicillin-Gruppe und 77% in der Placebo-Gruppe
gebessert und 65% bzw. 53% geheilt (p = n.s.) [12]. In anderen randomisierten
Studien wurde ein positiver Effekt einer antimikrobiellen Therapie
mit Amoxicillin oder Penicillin oder Amoxicillin/Clavulansäure
gegenüber Placebo gezeigt [13, 14]. Obwohl der Anteil Betalaktamase-bildender
Bakterien bei akuter Sinusitis zunahm, konnte kein Vorteil einer
Therapie mit Betalaktamase-stabilen Antibiotika gegenüber Betalaktamase-instabilen
Antibiotika gezeigt werden [15-23]. Eine Vielzahl von Studien hat
gezeigt, dass Amoxicillin, Trimethoprim-Sulfamethoxazole, Penicillin
V, Minocycline, Doxycycline, Cefaclor, Azithromycin, Amoxicillin-Clavulansäure,
Lo-racarbef, Bacampicillin, Cefuroxim-Axetil, Cefixim, Cefpodoxim,
Clarithromycin, Moxifloxacin, Levofloxacin in Bezug auf die klinische
Heilung und die bakteriologische Eradikation ähnlich effektiv
sind [15-26]. Die Heilungsraten liegen bei 80-90%. In den meisten
Studien, auch mit „modernen“ Antibiotika, wurde die Therapie
für 7-14 Tage gegeben. Die Therapiedauer mit Telithromycin
bei akuter Sinusitis maxillaris beträgt im Gegensatz dazu 5
Tage [10]. In einer anderen Arbeit mit Trimethoprim-Sulfamethoxazole
bei erwachsenen Patienten mit akuter Sinusitis maxillaris wurde
sogar eine 3- mit einer 10-tägigen Therapiedauer verglichen.
Die Heilungsraten waren 77% mit 3-tägiger und 76% mit 10-tägiger
Therapiedauer [27]. Eine publizierte Stellungnahme zu Telithromycin
bei der Therapie der akuten Sinusitis habe ich nur bei der Paul
Ehrlich Gesellschaft gefunden (Tabelle 5).
|
Tabelle
5: Empfehlungen der Paul Ehrlich Gesellschaft zur Therapie
der akuten Sinusitis und Tonsillitis/Pharyngitis
| Klassifikation |
Häufigste
Erreger |
Mittel
der Wahl |
Alternative |
| Tonsillitis |
A-Streptokokken |
Penicillin
V
Cephalosporin
2.-3. Generation |
Makrolid
Ketolid
|
| Laryngitis/Pharyngitis |
Primär
Viren,
selten
A-Streptokokken,
H.
influenzae, S. aureus
|
Penicillin
V,
Aminopenicillin/BLI
Cephalosporin
2.-3. Generation |
Makrolid
Ketolid |
| Akute
Sinusitis |
S.
pneumoniae
H. influenzae
M. catarrhalis
Staphylokokken
A-Streptokokken |
Cephalosporin
2.-3. Generation
Aminopenicillin/BLI |
Makrolid
Ketolid
Levofloxacin
Moxifloxacin
Gatifloxacin |
|
Bei der chronischen
Sinusitis spielen Antiinfektiva eine untergeordnete Rolle. Die chronische
Sinusitis sollte adäquat abgeklärt werden (CT, Mikrobiologie)
und wird mittels der funktionellen endoskopischen Sinuschirurgie
(FESS) bzw. nach dem mikrobiologischen Befund (Anaerobier, Pilze?)
behandelt [28].
|
| Pharyngitis/Tonsillitis
In einer zweiarmigen,
multizentrischen Doppelblindstudie wurde Telithromycin (800 mg einmal
täglich über 5 Tage) mit Phenoxymethyl-Penicillin (500
mg 3-mal täglich über 10 Tage) bei 396 Patienten mit Streptokokkenangina
verglichen. Die Erfolgsraten in beiden Gruppen waren mit über
94% vergleichbar gut [29].
Auch in einer
weiteren Studie erwies sich die 5-Tage-Therapie mit 800 mg Telithromycin
als vergleichbar gut wirksam wie die 10-Tage-Therapie mit Clarithromycin
(250 mg 2-mal täglich). Die klinische Erfolgsrate betrug in
der Telithromycin-Gruppe 93%, in der Clarithromycin-Gruppe 91%.
In diese multizentrische, randomisierte Doppelblindstudie wurden
463 Patienten mit Streptokokkenangina eingeschlossen [30].
|
|
Literatur:
| 1. Carbon
C. et al.: „Telithromycin, a new once-daily ketolide antimicrobial,
provides effective treatment of community-acquried pneumonia.“
Abstracts of the 40th ICAAC September 2000, 490. |
| 2. Hagberg
L. et al.: „Efficacy and tolerability of telithromycin
versus high-dose amoxicillin in the treatment of community-acquired
pneumonia.“ Abstracts of the 40th ICAAC September 2000,
490. |
| 3. Tellier
G. et al.: „Oral telithromycin is well tolerated and as
effective as oral clarithromycin (500 mg bid) in community-acquired
pneumonie in adults.“ Abstracts of the 40th ICAAC September
2000, 471. |
| 4. Leroy
B., Manickam R.: „Efficacy of the ketolide telithromycin
in the treatment of bacteremia associated with community acquired
pneumonia.“ Abstracts of the 40th ICAAC September 2000,
470. |
| 5. Leroy
B., Manickam R.: „Efficacy of the ketolide telithromycin
in the treatment of community acquired pneumonia associated
with atypical pathogens.“ Abstracts of the 40th ICAAC September
2000, 471. |
| 6. Aubier
M. et al.: „Efficacy and tolerability of a 5-day copurse
of a new ketolide antimicrobial, telithromycin, for the treatment
of acute exacerbations of chronic bronchitis in patients with
COPD.“ Abstracts of the 40th ICAAC September 2000, 489. |
| 7. Deabate
C.A. et al.: „Oral telithromycin (800 mg od) for 5 days
is well tolerated and as effective as cefuroxim axetil for 10
days in adults with acute exacerbations of chronic bronchitis
(AECB).“ Abstracts of the 40th ICAAC September 2000, 471. |
| 8. Sethi
S. et al.: „New strains of bacteria and exacerbations of
chronic obstructive pulmonary disease.“ New Engl. J. Med.
347 (2002) 465-471. |
| 9. Tellier
G. et al.: „Oral telithromycin for 5 days and 10 days is
well tolerated and as effective as amoxicillin/clavulanic acid
for 10 days in acute maxillary sinusitis in adults.“ Abstracts
of the 40th ICAAC September 2000, 471. |
| 10. Roos
K. et al.: „Efficacy and tolerability of a 5 day course
of a new ketolide antimicrobial, telithromycin, for the treatment
of acute sinusitis.“ Abstracts of the 40th ICAAC September
2000, 490. |
| 11. Fagnan
L.J.: „Acute sinusitis: a cost-effective approach to diagnosis
and treatment.“ Am. Fam. Physician. 58(8), Nov. 15 (1998)
1795-802, 805-6. |
| 12. van
Buchem F.L., Knottnerus J.A., Schrijnemaekers V.J., Peeters
M.F.: „Primary-care-based randomised placebo-controlled
trial of antibiotic treatment in acute maxillary sinusitis.“
Lancet 349 (1997) 683-7. |
| 13. Wald
E.R., Chiponis D., Ledesma-Medina J.: „Comparative effectiveness
of amoxicillin and amoxicillin-clavulanate potassium in acute
paranasal sinus infections in children: a double-blind, placebo-controlled
trial.“ Pediatrics 77 (1986) 795-800. |
| 14. Lindbaek
M., Hjortdahl P., Johnsen U.L.: „Randomised, double blind,
placebo-controlled trial of penicillin V and amoxicillin in
treatment of acute sinusitis infections in adults.“ BMJ
313 (1996) 325-9. |
| 15. Mattucci
K.F., Levin W.J., Habib M.A.: „Acute bacterial sinusitis.
Minocycline vs amoxicillin.“ Arch. Otolaryngol. Head Neck
Surg. 112 (1986) 73-6. |
| 16. Nord
C.E.: „Efficacy of penicillin treatment in purulent maxillary
sinusitis. A European multicenter trial.“ Infection 16
(1988) 209-14. |
| 17. Huck
W., Reed B.D., Nielsen R.W., Ferguson R.T., Gray D.W., Lund
G.K. et al.: „Cefaclor vs amoxicillin in the treatment
of acute, recurrent, and chronic sinusitis.“ Arch. Fam.
Med. 2 (1993) 497-503. |
| 18. Calhoun
K.H., Hokanson J.A.: „Multicenter comparison of clarithromycin
and amoxicillin in the treatment of acute maxillary sinusitis.“
Arch. Fam. Med. 2 (1993) 837-40. |
| 19. Karma
P., Pukander J., Penttila M., Ylikoski J., Savolainen S., Olen
L. et al.: „The comparative efficacy and safety of clarithromycin
and amoxicillin in the treatment of outpatients with acute maxillary
sinusitis.“ J. Antimicrob. Chemother. 27, Suppl A (1991)
83-90. |
| 20. Amin
N.M., Breadon G.: „An open-label, noncomparative study
to evaluate the efficacy, safety, and tolerability of azithromycin
in the treatment of patients with acute sinusitis.“ Clin.
Ther. 17 (1995) 701-7. |
| 21. Casiano
R.R.: „Azithromycin and amoxicillin in the treatment of
acute maxillary sinusitis.“ Am. J. Med. 91, Suppl 3A (1991)
27-30. |
| 22. Pakes
G.E., Graham J.A., Rauch A.M., Collins J.J.: „Cefuroxime
axetil in the treatment of sinusitis.“ A review. Arch.
Fam. Med. 3 (1994) 165-75. |
| 23. Arndt
J., Riebenfeld D., Maier H., Weidauer H.: „Therapeutic
efficacy and tolerability of brodimoprim in comparison with
doxycycline in acute sinusitis in adults.“ J. Chemother.
6 (1994) 322-7. |
| 24. Siegert
R., Gehanno P., Nikolaidis P., Bagger-Sjoback D., Ibanez J.M.,
Hampel B., Sommerauer B.: „A comparison of the safety and
efficacy of moxifloxacin (BAY 12-8039) and cefuroxime axetil
in the treatment of acute bacterial sinusitis in adults.“
The Sinusitis Study Group. Respir. Med. 94(4), Apr. (2000) 337-44. |
| 25. Lasko
B., Lau C.Y., Saint-Pierre C., Reddington J.L., Martel A., Anstey
R.J.: „Efficacy and safety of oral levofloxacin compared
with clarithromycin in the treatment of acute sinusitis in adults:
a multicentre, double-blind, randomised study.“ The Canadian
Sinusitis Study Group. J. Int. Med. Res. 26(6), Dec. (1998)
281-91. |
| 26. Adelglass
J., DeAbate C.A., McElvaine P., Fowler C.L., LoCocco J., Campbell
T.: „Comparison of the effectiveness of levofloxacin and
amoxicillin-clavulanate for the treatment of acute sinusitis
in adults.“ Otolaryngol. Head Neck Surg. 120(3) Mar. (1999)
320-7. |
| 27. Williams
J.W. Jr., Holleman D.R. Jr., Samsa G.P., Simel D.L.: „Randomised
controlled trial of 3 vs 10 days of trimethoprim/sulfamethoxazole
for acute maxillary sinusitis.“ JAMA 273 (1995) 1015-21. |
| 28. Willett
L.R., Carson J.L., Williams J.W. Jr.: „Current diagnosis
and management of sinusitis.“ J. Gen. Intern. Medicine
9 (1994) 38-45. |
| 29. Norrby
S.R., Rabie W.J., Bacart P., Mueller O., Leroy B., Rangaraju
M., Butticaz-Iroudayassamy E.: „Efficacy of short-course
therapy with the ketolide telithromycin compared with 10 days
of penicillin V for the treatment of pharyngitis/tonsillitis.“
Scand. J. Infect. Dis. 33(12) (2001) 883-90. |
| 30. Zhanel
G.G., Walters M., Noreddin A., Vercaigne L.M., Wierzbowski A.,
Embil J.M., Gin A.S., Douthwaite S., Hoban D.J.: „The ketolides:
a critical review.“ Drugs. 62(12) (2002)1771-804. |
| 31. Vogel
F. et al.: „Rationaler Einsatz oraler Antibiotika bei Erwachsenen.“
Chemother. J. 11 (2002) 47-70. |
| 32. Bartlett
J.G. et al.: „Practice guidelines for the management of
community-acquired pneumonia in adults.“ Infectious Diseases
Society of America. Clin. Infect. Dis. 31 (2000) 347-82. |
| 33. Niedermann
M.S. et al.: „Guidelines for the management of adults with
community-acquired pneumonia. Diagnosis, assessment of severity,
antimicrobial therapy, and prevention.“ Am. J. Respir.
Crit. Care Med. 163 (2001) 1730-54. |
| 34. Mandell
L.A. et al.: „Canadian guidelines for the initial management
of community-acquired pneumonia: an evidence-based update by
the Canadian Infectious Diseases Society and the Canadian Thoracic
Society.“ The Canadian Community-Acquired Pneumonia Working
Group. Clin. Infect. Dis. 31 (2000) 383-421. |
| 35. Heffelfinger
J.D. et al.: „Management of community-acquired pneumonia
in the era of pneumococcal resistance: a report from the Drug-Resistant
Streptococcus pneumoniae Therapeutic Working Group.“ Arch.
Int. Med. 160 (2000) 1399-1408. |
| 36. British
Thoracic Society Standard of Care Committee. Thorax 56 (Suppl.
4) (2001) 1-64. |
| 37. ERS
Task Force Report. Guidelines for management of adult community-acquired
lower respiratory tract infections. European Respiratory Society
Eur. Respir. J. 11 (1998) 986-991. |
| 38. Huchon
G. et al.: „With SPILF Management of community-acquired
lower respiratory tract infection in the adult. Recommendations
by the French Language Society of Pneumology with collaboration
of the French Language Society of Infectious Pathology, from
the recommendations of the European Respiratory Society.“
Rev. Mal. Respir. 16 (1999) 224-233. |
| 39. SEPAR.
National recommendations for diagnosis and treatment of CAP.
Barcelona: Ediciones Doyma, 1992. |
| 40. Schaberg
T. et al.: „Recommendations for therapy of community-acquired
pneumonia.“ German Society of Pneumology. Pneumologie 52
(1998) 450-462.
|
|
Anschrift
des Verfassers:
Univ.-Prof. Dr. Christoph Wenisch
Med. Univ.-Klinik, Abteilung für Infektiologie
A-8036 Graz, Auenbruggerplatz 15
E-Mail:
christoph.wenisch@uni-graz.at |
zurück
zum Inhalt
|