| Harnwegsinfektionen
bei geriatrischen Patienten |
| K. Kranz
Institut Haus der Barmherzigkeit, Wien
(Vorstand: Univ.-Prof. Dr. Ch. Gisinger) |
|
Zusammenfassung
Infektionen
der harnableitenden Wege stellen bei geriatrischen Patienten
neben respiratorischen Infekten eine der Hauptursachen für
fieberhafte Zustände dar. Aufgrund von Komorbiditäten
und veränderter subjektiver Wahrnehmung im Alter ist die
Symptomatik gerade bei betagten Patienten oftmals verschleiert.
Plötzliches hohes Fieber, Harnverhalten und Verwirrtheitszustände
sind verdächtige Symptome für eine Infektion und sollten
nach Ausschluss anderer Ursachen die Gewinnung eines Harnes
und konsekutiven Antibiogrammes nach sich ziehen, da das Resistenzmuster
der Keime in der Regel nicht dem eines jüngeren Patientenkollektivs
entspricht. Darüber hinaus präsentieren sich Harnwegsinfektionen
zumeist in Form von Mischinfektionen, wodurch die antibiotische
Therapie besonderen Stellenwert erlangt.
Besondere Beachtung und engmaschige Kontrolle bedürfen
vor allem Patienten, die in der Anamnese Obstruktionen der harnableitenden
Wege aufweisen oder mechanischer Systeme zur Harnableitung bedürfen.
|
Key-words:
urinary
tract infection, geriatrics, microbiological spectrum |
|
Summary
Urinary tract infections
(UTI), together with infections of the respiratory system represent
the main cause of febrile conditions in geriatric patients.
Due to co-morbidity and altered subjective perception in old
age, symptomatic, especially with elderly patients, is often
obscured. Sudden high temperature, urinary retention and confusion
are suspicious symptoms for an infection and should, after excluding
other causes, result in obtaining urine and consecutive antibiogrammes
as the germs’ resistance pattern does not normally correspond
with those of younger patients’ collective. Furthermore,
UTI usually present themselves as mixed infections, which gives
antibiotic therapy high priority. Special attention and tight
inspection is required for patients whose anamnesis states an
obstruction of the UT, or require mechanical implements for
urination.
|
Einleitung
Entzündungen
der harnableitenden Wege stellen neben Infektionen des Respirationstraktes
im geriatrischen Patientenkollektiv eine der Hauptursachen für
Infektionen dar. Etwa 25% aller weiblichen Patienten und 10%
aller männlichen Patienten ab dem 65. Lebensjahr weisen
eine Infektion des Urogenitaltraktes auf. Begünstigend
wirken vor allem Komorbiditäten wie Diabetes mellitus,
Erkrankungen der Prostata, Harnblasenkatheter sowie neurologische
Erkrankungen (z.B. Enzephalitis disseminata), die zu einer Beeinträchtigung
der neurogenen Versorgung der Harnblase führen. Ein ebenfalls
wesentlicher Faktor für die Entstehung von Harnwegsinfekten
(HWI) stellt die unzureichende Zufuhr von Flüssigkeit dar,
da das Durstgefühl im Alter in der Regel deutlich reduziert
ist. Darüber hinaus ist durch verringerte Potenz des Immunsystems
generell eine Begünstigung von Infektionen gegeben. Als
„der“ Wegbereiter für die
Entstehung von Infektionen der ableitenden Harnwege ist die
Anwesenheit von Harnblasenkathetern anzuführen. Das Risiko
eines nosokomialen Harnwegsinfektes beträgt bei transurethralem
Blasenkatheter 4% pro Tag, i.e., dass nach ca. 3 Wochen mit
einer annähernd 100%-igen Keimbesiedelung gerechnet werden
muss. Nicht unerwähnt soll auch der Stellenwert des pH-Wertes
des Harnes sein, da bei Erhöhung des pHs das Wachstum von
Keimen begünstigt ist.
|
| Einteilung
Die Urethra
als unterster Abschnitt der harnableitenden Wege ist in der
Regel keimbesiedelt (Aerobier und Anaerobier). Bei Infektionen,
die aszendierend die oberen Abschnitte betreffen, unterscheidet
man zwischen dem unteren HWI (Zystitis, Urethritis, Prostatitis)
und dem oberen HWI (Pyelonephritis).
|
Symptome
| Typische
Symptome können bei alten Menschen leicht übersehen
werden, da sie gelegentlich von den Betroffenen nur schwach
wahrgenommen und bisweilen ignoriert werden. Oft sind die
Symptome auch nicht so stark ausgeprägt, wie das in
jugendlichen Jahren der Fall ist. Die Angabe von Schmerzen
beim Harnlassen wird nur von den wenigsten Patienten angeführt.
Dadurch bleiben manche Harnwegsinfekte unerkannt und können
letztendlich zu einer aszendierenden Infektion (Pyelonephritis)
bzw. bis zur Urosepsis führen. In der Regel deuten
aber plötzliches hohes Fieber und Verschlechterung
des Allgemeinzustandes auf die Existenz eines HWI hin. Übel
riechender und/oder sedimentreicher, missfärbiger Harn
muss nicht zwangsläufig mit einem Infekt vergesellschaftet
sein, ist aber dennoch ein wertvoller diagnostischer Hinweis.
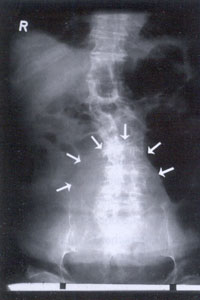
Ein sehr eindeutiges Symptom für das Vorliegen einer
Entzündung der Harnwege ist, vor allem bei Männern,
das Harnverhalten (Abbildung 1), das jedoch bedauerlicherweise
ebenfalls nicht zwangsläufig mit Schmerzen einhergeht.
Eine klinisch-physikalische Untersuchung (Perkussion des
Abdomens) führt hierbei jedoch rasch zu einer Diagnose.
Leider wird dieses simple diagnostische Verfahren bisweilen
übersehen und führt unter der Verdachtsdiagnose
des „Akuten Abdomens“ zu einer unnötigen
Transferierung der Patienten in ein Akutkrankenhaus.
|
Abbildung
1: Harnverhalten
 |
|
| Diagnostisches
Vorgehen
Frischer Urin wird mit Teststäbchen auf Nitrit und Leukozyten
untersucht (Sensitivität 93%, Spezifität 17%, bei
symptomatischen Patienten hoher positiver Vorhersagewert von
90%, negativer Vorhersagewert 24%). Sind auf dem Teststreifen
Nitrit und Leukozyten positiv, sind weitere Untersuchungen überflüssig.
Die zusätzliche oder alleinige Untersuchung des Harnsediments
bringt keine zusätzliche diagnostische Sicherheit. Bei
Verdacht auf einen unkomplizierten HWI ist eine Kultur in der
Regel nicht nötig. Bei Patienten mit komplizierenden Faktoren
(Alter!) muss vor Beginn einer empirischen Behandlung eine Kultur
angelegt werden.
|
| Vorgehen
bei unklarer Diagnose
Bei Patientinnen mit Beschwerden, aber unklarer Diagnose nach
dem Teststäbchenverfahren (weder Nitrit noch Leukozyten
positiv, oder nur eines von beiden) muss immer eine Kultur angelegt
werden. Ist Nitrit nachweisbar, ist ein HWI anzunehmen. Eine
Therapie wird eingeleitet, wenn ein Abwarten der Kultur nicht
zumutbar ist. Bei Leukozyturie kann ebenfalls eine Behandlung
eingeleitet werden, und ein HWI ist wahrscheinlich. Finden sich
auch in der Urinkultur keine Bakterien und persistiert die Leukozyturie
nach einer Antibiotikatherapie, sollte der Urin auf säurefeste
Stäbchen (TBC) untersucht werden. Finden sich keine Leukozyten,
ist die Wahrscheinlichkeit eines HWI geringer als 5%; hierbei
muss eine Kolpitis bzw. Urethritis in Betracht gezogen werden,
wobei diese Patientinnen ggf. nach Abwarten der Urinkultur,
zum Gynäkologen überwiesen werden sollten.
|
| Keimspektrum
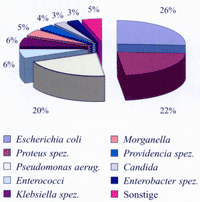
Als häufigster
Erreger bei gemischtem Patientenkollektiv ist E. coli
anzutreffen, der bei ca. 60-80% aller primären HWI und
bei 50% der sekundären HWI kultiviert werden kann. Im Gegensatz
dazu steht das Erregerspektrum bei betagten Patienten, bei dem
E. coli lediglich ca. 30% beträgt, dicht gefolgt
von Proteus spp. (22%) und Pseudomonas aeruginosa
(20%) an dritter Stelle. Klebsiella spp. (~6%) und
insbesondere Pseudomonas aeruginosa stellen sich oftmals
durch ihre Multiresistenz im geriatrischen Bereich als Problemkeime
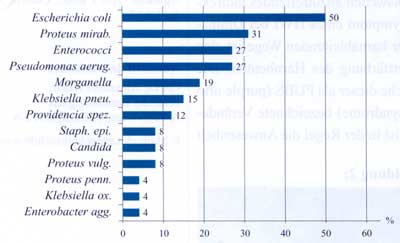
dar (Diagramm 1). Dieses Patientenkollektiv unterscheidet sich
weiters auch dadurch, dass in der Regel Mischinfektionen (ca.
30%) mit verschiedenen Keimen vorliegen (Tabelle 1). Nicht zu
vergessen sind Candida spp., die bei immunkompromittierten,
bei vorangegangener antibiotischer Therapie und Diabetikern
nicht zu selten anzutreffen sind (Diagramm 1, Tabelle 1).
| Diagramm
1: Erregerspektrum HWI (Mean 85a) in % |
Tabelle
1: Anteil in % an Mischinfektionen bei HWI |
 |
 |
|
| Komplikationen
Durch Aszension
der Erreger in die oberen Harnwege besteht die Gefahr der Entwicklung
einer Pyelonephritis, die eine ernst zu nehmende Komplikation
darstellt. Die Symptomatik zeigt sich typischerweise in Fieberschüben,
Flankenschmerz und abdominellen Schmerzen, die bis zum Subileus
reichen können. Leider sind auch wie beim unkomplizierten
HWI die Beschwerden älterer Patienten oftmals wenig eindeutig,
dennoch sollte immer, gerade bei Verdacht auf oder bestehender
Obstruktion, an diese Komplikation gedacht werden.
|
| Antibiotische
Therapie
siehe Übersicht Tabelle 2
Tabelle
2: Antimikrobielle Therapie
Therapie
der Zystitis |
| Amoxicillin |
2
x 500 mg |
| Trimethoprim |
1
x 400 mg |
| Bacampicillin |
2
x 800 mg |
| Mecillinam |
2
x 400 mg |
| Amoxicillin/Clav. |
2
x 1,0 g |
| Cefaclor |
2
x 500 mg |
| Cefuroxim-Axetil |
2
x 500 mg |
| Cefixim |
1
x 400 mg |
| Ciprofloxacin |
1
(-2) x 250 - 500 mg |
| Levofloxacin |
1
(-2) x 250 - 500 mg |
|
Therapiedauer |
| Akute
unkomplizierte Zystitis |
3
Tage |
| Akute
unkomplizierte Zystitis mit Risikofaktoren |
7
Tage |
| Akute
unkomplizierte Pyelonephritis |
10
- 14 Tage |
| Komplizierte
Harnwegsinfektion |
10
- 21 Tage |
|
|
| Supportive
Therapiemaßnahmen
Gerade bei betagten Patienten ist, falls nicht kardiologische
Erkrankungen eine Flüssigkeitsrestriktion erforderlich
machen, auf ausreichende Flüssigkeitszufuhr zu achten,
da der Selbstreinigungsmechanismus der Harnwege hierbei entscheidend
unterstützt wird. Bei der Notwendigkeit einer mechanischen
Ableitung des Harnes ist auf peinlichste Hygiene zu achten,
da, wie bereits angeführt, der Harnblasenkatheter den Wegbereiter
für Infektionen darstellt. Generell muss besonders bei
inkontinenten Patienten (Windelträgern) auf regelmäßiges
Wechseln geachtet werden, da die nasse, kontaminierte Windel
ein ideales Milieu darstellt. Bei rezidivierenden Infektionen
der Harnblase bei Katheterträgern sollte auch die Indikation
zur Anlage einer suprapubischen Ableitung großzügig
gestellt werden, da Infektionen deutlich seltener und später
auftreten. Bei rezidivierenden Harnwegsinfekten und pH- Erhöhung
sollte auch der Versuch der Ansäuerung des Harns mittels
L- Methionin versucht werden.
|
PUBS
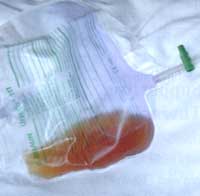
| Ein
bisweilen anzutreffendes indirektes Symptom eines HWI bei
Drainage der harnableitenden Wege ist eine Violettfärbung
des Harnbeutels. Die Ursache dieser als PUBS (purple urin
bag syndrome) bezeichnete Veränderung ist in der Regel
die Anwesenheit von Gram-negativen Keimen (Citrobact.
freundii, Providencia stuartii und Proteus
vulg.). Typischerweise besteht hierbei ein makroskopisch
unauffälliger Aspekt des Harnes (Abbildung 2).
|
Abbildung
2:
|
|
Literatur:
| 1.
Nicolle L.E.: „Resistant pathogens in urinary tract
infections.“ J. Am. Geriatr. Soc. 50 (7 Suppl) (2002
Jul) 230-5. |
| 2.
Shortliffe L.M., McCue J.D.: „Urinary tract infection
at the age extremes: pediatrics and geriatrics.“ Am.
J. Med. 113 Suppl 1A (2002 Jul 8) 55-66. |
| 3.
Rivierre P., Dauphin L., Lemonnier J.Y., Rea C., Chavanne
D., Gauvain J.B.: „Urinary infection in geriatric
short stay: value of urinary strips.“ Rev. Med. Interne
18(10) (1997) 765-768. |
| 4.
Mantani N., Ochiai H., Imanishi N., Kogure T., Terasawa
K., Tamura J.: „A case-control study of purple urine
bag syndrome in geriatric wards.“ J. Infect. Chemother.
9(1) (2003 Mar) 53-57. |
| 5.
Keerasuntonpong A., Thearawiboon W., Panthawanan A., Judaeng
T., Kachintorn K., Jintanotaitavorn D., Suddhisanont L.,
Waitayapiches S., Tiangrim S., Thamlikitkul V.: „Incidence
of urinary tract infections in patients with short-term
indwelling urethral catheters: a comparison between a 3-day
urinary drainage bag change and no change regimens.“
Am. J. Infect. Control. 31(1) (2003 Feb) 9-12. |
Anschrift
des Verfassers:
OA Dr. Alexander Kranz
Haus der Barmherzigkeit
A-1180 Wien, Vinzenzgasse 2-6
E-Mail: alexander.kranz@hdb-wien.at
|
|
|