| Lyme-Borreliose Empfehlungen für Diagnose, Behandlung und Entfernung von Zecken |
| G. Stanek Klinisches Institut für Hygiene der Universität Wien (Vorstand: Univ.-Prof. Dr. M. Rotter) |
| Schlüsselwörter Key-words Summary Einleitung Diagnostische Kriterien Empfehlungen zur antimikrobiellen Behandlung Zeckenentfernung Literatur |
| Schlüsselwörter:
Lyme-Borreliose, klinische Diagnose, Laboratoriumsdiagnose, Behandlung, Zeckenentfernung |
| Zusammenfassung Die klinischen Symptome bilden die Grundlage für die Diagnose Lyme-Borreliose. Eine Bestätigung der Borrelieninfektion durch das Laboratorium ist für alle Manifestationen der Lyme-Borreliose notwendig mit Ausnahme des charakteristischen Erythema (chronicum) migrans. Die verläßliche Diagnose stellt die Grundlage für eine zielführende Behandlung dar. Kriterien für die Diagnose, abgeleitet von den "European Union Concerted Action on Risk Assessment in Lyme Borreliosis: Clinical Case Definitions" sollen eine Hilfe in der täglichen Praxis sein. Die Antibiotikatherapie ist für alle klinischen Manifestationen und damit für alle Stadien der Lyme-Borreliose zweckmäßig. Die Auswahl des Antibiotikums hängt vom klinischen Stadium, Nebenwirkungen, Therapietreue und Kosten ab. Für die häufigen Manifestationen der Lyme-Borreliose beruhen die Therapieschemata auf den Ergebnissen klinischer Studien; für die meisten seltenen Manifestationen der Lyme-Borreliose wurden dagegen die geeignetsten Behandlungsschemata (optimale Dosis, Dauer) noch nicht exakt ermittelt. Schließlich werden Empfehlungen für die Entfernung von Zecken gegeben. |
| Key-words: Lyme borreliosis, clinical diagnosis, laboratory diagnosis, treatment, tick removal |
| Summary Clinical signs and symptoms form the basis for the diagnosis of Lyme borreliosis. Laboratory confirmation of borrelial infection is needed for all manifestations of Lyme borreliosis with the exception of typical erythema migrans. A reliable diagnosis is also the basis for a rational treatment. Criteria for the diagnosis, delineated from the "European Union Concerted Action on Risk Assessment in Lyme Borreliosis: Clinical Case Definitions" should help in the every-day clinical practice. Antibiotic therapy is reasonable in all stages of Lyme borreliosis and for all clinical manifestations. The choice of antibiotics depends upon the clinical stage, side effects, expected compliance and price. For the frequent manifestations of Lyme borreliosis recommendations are based on results of clinical studies; for the majority of rare manifestations however the most effective antibiotic treatment (optimal dosage, duration) has not been exactly determined. Recommendations are given for how to remove an attached tick. |
Einleitung Lyme-Borreliose ist eine Multisystem-Erkrankung, die durch die Spirochäte Borrelia burgdorferi sensu lato hervorgerufen wird. Der Begriff B. burgdorferi sensu lato umfaßt derzeit 10 Lyme-Borrelien-Arten, wovon zumindest drei Krankheitserreger des Menschen sind, nämlich B. afzelii, B. burgdorferi sensu stricto und B. garinii. Die frühe Lokalinfektion ist das gewöhnlich um den Zeckenstich
entstehende, für die Erkrankung sehr charakteristische Erythema (chronicum) migrans,
selten begleitet von Allgemeinsymptomen. Frühe dissemminierte Manifestationen betreffen in unseren Breiten in erster Linie das Nervensystem (Fazialisparese, Meningopolyneuritis Garin-Bujadoux-Bannwarth), können in seltenen Fällen auch zu atrioventrikulären Reizleitungsstörungen des Herzens führen. Alle diese frühen Manifestationen sprechen sehr gut auf eine antimikrobielle Behandlung an. Unentdeckte Erytheme, inapparente Zeckenstiche, unbehandelte oder nicht mit geeigneten Antibiotika behandelte Fälle können späte Erkrankungen entwickeln, die sich an der Haut (Acrodermatitis chronica atrophicans), an den (meist großen) Gelenken (Lyme-Arthritis), am Herz oder am Nervensystem manifestieren. Die Lyme-Borreliose ist die häufigste von Schild-Zecken übertragene bakterielle Infektionskrankheit in der nördlichen Hemisphäre. Sie ist in ganz Österreich endemisch. Infektionen ereignen sich zahlenmäßig ganz überwiegend während des Erholungsaufenthalts oder während Freizeitaktivitäten im Grünen. Ein berufliches Risiko besteht selbstverständlich für alle exponierten Personen. Die Zeckenbefallsquote der Gesamtbevölkerung liegt zwischen 2 und 20%, die Manifestationsquote der Lyme-Borreliose nach Zeckenstich liegt bei etwa 2%. Die geschätzte jährliche Fallzahl bewegt sich in Österreich zwischen 10.000 und 30.000. Angaben über die Anzahl der jährlich wegen Lyme-Borreliose behandelten Fälle in Österreich legen jedoch nahe, daß die Fallzahl unterschätzt ist. Nach Umfragen von Marktforschungsinstituten werden durchschnittlich 11 Patienten pro Jahr von praktischen Ärzten behandelt. Dies würde die geschätzte Fallzahl um etwa eine Zehnerpotenz vergrößern (Abb. 1).
|
| Diagnostische
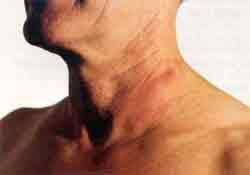
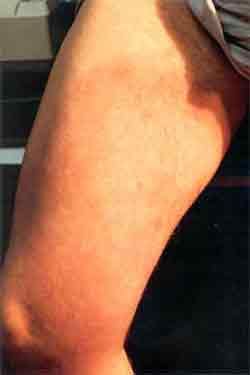
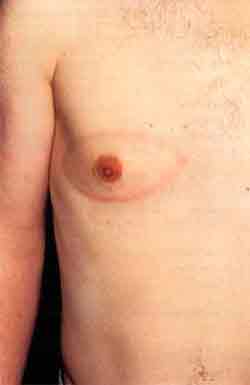
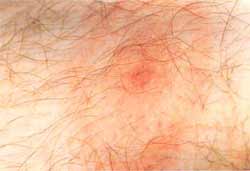
Kriterien Die klinischen Manifestationen der Lyme-Borreliose werden nach Steere [13] in drei Stadien eingeteilt: frühe lokalisierte Infektionen, frühe disseminierte Infektionen und späte Manifestationen der Infektion. Frühe lokalisierte Infektionen sind das Erytherna migrans und/oder das Borrelien-Lymphozytom. Frühe dissemminierte Infektionen sind sekundäre Hautmanifestationen, Erkrankungen des Nervensystems, des Herzens und der Gelenke. Späte Manifestationen der Infektion (6 - 12 Monate nach der inititalen Infektion) sind die chronische Arthritis, chronischer Befall des zentralen und/oder peripheren Nervensystems und die chronische Hautinfektion Acrodermatitis chronica atrophicans. Dazu können auch verschiedene andere Organsysteme betroffen sein. Niedergelassene Ärzte und Kliniker benötigen Kriterien zur Diagnose der Lyme-Borreliose, um nicht in die verwirrenden Angaben über die Vielfalt der klinischen Manifestationen der Lyme-Borreliose irn alltäglichen Umgang mit Patienten verstrickt zu werden. Die diagnostischen Maßnahmen sind bei den frühen Lokalinfektionen wie dem Erythema migrans klinisch (Abb. 2-5), denn eine Antikörperbildung nach Zeckenstich (subklinischer Verlaut) und/oder behandeltem Erythem kann viele Wochen beanspruchen bzw. überhaupt ausbleiben.
Eine wertvolle Unterstützung der Diagnose durch das Laboratorium erfolgt ab den frühen dissemminierten Infektionen, und diese beruht gewöhnlich auf dem Nachweis von spezifischenAntikörpern der IgG- und IgM-Klasse in Serum und/oder Liquor cerebrospinalis sowie Gelenksflüssigkeit. Der Antikörpernachweis, die serologische Diagnostik erfolgt am besten mit ELISA, mit dem nach spezifischen IgM- und IgG-Antikörpern gefahndet wird. Der Immunoblot (lgG, IgM) dient als Bestätigungstest. Ein großes Problem der serologischen Diagnostik ist die Vielzahl der im Handel verfügbaren Tests, die verschiedene Borrelienstämme als Antigen verwenden und unterschiedliche Grenzwerte (cut off) definieren. Für die Praxis bedeutet das, daß mit ein und derselben Probe in verschiedenen Laboratorien mitunter unterschiedliche Ergebnisse erzielt werden. Es wird daher nachdrücklich empfohlen, die Testergebnisse stets mit der vorliegenden Erkrankung in Beziehung zu setzen. Denn eine Antibiotika-Therapie ist auch dann indiziert, wenn die klinische Diagnose Erythema migrans lautet und der Patient seronegativ ist, was beim Erytherna migrans überwiegend der Fall ist. Andererseits sind regelmäßig Zecken-exponierte gesunde Personen, wie zum Beispiel Forstarbeiter, in einem viel höheren Prozentsatz seropositiv aIs die übrige Bevölkerung. Bei Verdacht auf Neuroborreliose wird die Untersuchung eines Liquor/Serum-Paares dringend empfohlen. Der positive Antikörpernachweis im Serum ist nicht eindeutig, denn er kann Ausdruck einer klinisch manifesten oder einer zurückliegenden, ausreichend behandelten und spontan ausgeheilten Infektion sein. Der signifikante Abfall der Antikörperkonzentration ist auch nach klinisch erfolgreicher Therapie erst nach mehreren Monaten zu erwarten. Die Unterstützung / Bestätigung der Diagnose durch Ergebnisse von Laboratoriums-Untersuchungen wird, mit Ausnahme des klinisch zu diagnostizierenden Erythema (chronicum) migrans, für alle Manifestationen benötigt. Zu den Möglichkeiten gehören der direkte Nachweis von Borrelien durch Anzüchtung (Kultur), Antigennachweis, Nachweis von Borrelien-Nukleinsäuresequenzen, sowie der indirekte Nachweis der Borrelien-Infektion mittels Antikörpernachweisverfahren wie Immunfluoreszenztests, Enzyme Immuno Assays (EIA) und Westernblot. Allerdings muß darauf hingewiesen werden, daß die zahlreich angebotenen Testsysteme nicht aufeinander abgestimmt und nicht durch eine zentralisierte Evaluierungsstelle für Europa geprüft worden sind und daher insbesondere indirekte Nachweisverfahren unterschiedlichste Ergebnisse bringen und den praktisch/klinisch tätigen Arzt sowie den Patienten verwirren können. Die Glorifizierung der Polymerase-Kettenreaktion für die spezifische Diagnostik der Lyme-Borreliose und von anderen Infektionskrankheiten ist bisher nur Vorschuß-Lorbeer. An einer Standardisierung der Testverfahren wird aktuell in Europa und durch intensive Zusammenarbeit von Mitgliedern der medizinisch-mikrobiologischen Fachgesellschaften aus Deutschland und Österreich gearbeitet; Richtlinien sind im Druck. Allen praktisch/klinisch tätigen Ärztinnen und Ärzten wird empfohlen, das Untersuchungsmaterial für die Laboratoriumsdiagnose der Lyme-Borreliose nur an ein Laboratorium zu senden, das interne Kontrollen durchführt und die Ergebnisse auch verläßlich nach dem Stand des Wissens interpretieren kann. In Tabelle 1 sind die Diagnose-Kriterien angeführt einschließlich der nötigen Laboratoriums-Untersuchungen, um zu einer spezifischen Diagnose zu finden. |
| Empfehlungen
zur antimikrobiellen Behandlung Niedergelassene Ärzte und Kliniker brauchen ebenso Vorschläge zur korrekten Behandlung der Lyme-Borreliose. Die im Umlauf befindlichen Therapie-Vorschläge sind zahlreich.
Sie stammen zum Teil aus den auch über das Internet zugänglichen Empfehlungen durch einzelne oder Gruppen, die sich Behandlungsschemata zurechtgelegt haben, die nicht auf den Ergebnissen korrekt durchgeführter Therapiestudien beruhen. Die Auswahl und Dosierung einer medikamentösen Behandlung soll heute in allen Bereichen der Humanmedizin auf der Grundlage von Daten stehen, die in korrekt durchgeführten klinischen Studien mit einer statistisch entsprechenden Anzahl von Probanden ermittelt worden sind. Diese "evidence based medicine" kommt um so plausibler zum Tragen, wenn es sich um die Behandlung von Erkrankungen handelt, deren Ursachen klar definiert sind, wie das bei Infektionskrankheiten zumeist der Fall ist. Die Ergebnisse zahlreicher korrekt durchgeführter Therapiestudien liegen vor und ermöglichen es, Therapieempfehlungen zur Behandlung der verschiedenen Krankheitserscheinungen der Lyme-Borreliose zu geben, die nicht auf der ungeprüften Meinung einzelner oder von Gruppen beruhen. Die verläßliche Diagnose ist die Grundlage der korrekten und zielführenden Behandlung. Bei der Lyme-Borreliose läßt sich jede Manifestation in jedem Stadium mit Antibiotika behandeln, wobei klar ist, daß der Erfolg der Behandlung bei frühzeitigem Beginn und bei den frühen Manifestationen am größten ist. Das Antibiotikum zur Behandlung der Lyme-Borreliose gibt es nicht. Die Auswahl richtet sich nach der Art der klinischen Manifestation und nach den Voraussetzungen der Patienten hinsichtlich bestehender anderer Erkrankungen und Therapietreue (Compliance). Letztere ist selbstverständlich am größten, wenn die Behandlung nicht zu lange dauert. Da manche Manifestationen nur selten beobachtet werden, existieren für die Behandlung dieser nur Erfahrungswerte aus Einzelbeobachtungen. Der in den letzten Jahren entstandene Trend zur Langzeitbehandlung ist offensichtlich durch Empfehlungen einzelner Therapeuten sowie durch die Erfahrung von Therapieversagern bei zum Teil nicht einwandfrei als Lyme-Borreliose identifizierten Fällen entstanden. Dabei wird selbstverständlich nicht in Abrede gestellt, daß es Therapieversager gibt, die vor allem durch den Nachweis der Persistenz von Borrelien in verschiedenen Geweben bedingt sind. Über Therapieversager liegen Einzelberichte vor, das gesamte Ausmaß "echter Therapieversager" ist nicht bekannt, selbstverständlich mit Ausnahme derjenigen Fälle, bei denen eine irreversible Gewebsschädigung vorliegt, wie z.B. bei jahrelang bestandener Acrodermatitis chronica atrophicans oder bei einer Propagation des Krankheitsprozesses durch Autoimmunprozesse (chronische Lyme-Arthritis). Der häufigste Grund für ein Versagen der Therapie ist jedoch die falsche Diagnose, die sich nur auf den positiven serologischen Befund stützt (vor allem falsch positives IgM findet sich bei manchen im Handel erhältlichen Testsystemen regeImäßig und wird - bei negativem IgG - als "persistierendes" IgM mit Behandlungsempfehlung interpretiert) und den Therapieerfolg nur an der Änderung des Antikörper-Titers mißt. In Tabelle 2 sind Art, Dosis und Verabreichungsdauer derjenigen Antibiotika angeführt, die in klinischen Studien geprüft worden sind oder sich bei der Behandlung von chronischen Manifestationen bewährt haben [1, 3-10, 14-16]. |
| Zeckenentfernung Die Lyme-Borreliose wird von Schildzecken der Gattung Ixodes übertragen. Angaben über andere Überträger der Lyme-Borreliose wie blutsaugende oder beißende Insekten sind spekulativ und entbehren bisher einer wissenschaftlichen Grundlage. Die Lyme-Borreliose in den USA hat zum Teil deutlich andere Prävalenzen als in Europa und Eurasien; dort empfohlene Maßnahmen können nicht ohne weiteres hier angewendet werden. Auffällig sind auch die Unterschiede in der Dauer der Anhaftung von Zecken, die für die Übertragung der Borrelien nötig ist. Während Studienergebnisse aus den USA zeigen, daß durch Ixodes scapularis (Hauptüberträger der Lyme-Borreliose in den USA) erst nach einer Saugzeit von mindestens 48 h Borrelien übertragen werden [11], so findet man mit Ixodes ricinus bereits nach einigen Stunden Borrelien in den Wirtstieren [2]. Aufbringen von Öl, Cremen, azetonhältigen Substanzen wie Nagellack / Klebstoff auf anhaftende Zecken oder Quetschen und Herausdrehen der Zecken erhöht das Infektionsrisiko nicht [2]. Völlig abzulehnen ist aber das Abbrennen von Zecken, da es zu schweren Verletzungen führen kann. Es versteht sich allerdings von selbst, daß Zecken am einfachsten mittels einer geeigneten Pinzette aus der Haut gezogen werden. Dabei sollen die Zecken so nah der Haut wie möglich gefaßt und ohne zu reißen herausgezogen werden. Die Einstichstelle sollte idealerweise danach mit sterilem Alkohol betupft werden. An schwer zugänglichen oder sehr empfindlichen Hautbereichen haftende Zecken (zum Beispiel Genitalbereich, Gehörgang oder Augenlider, Bindehaut) sollen nicht durch den Patienten selbst sondern durch den Arzt / Facharzt, manchmal sogar unter mikroskopischer Hilfe, entfernt werden. Eine antimikrobielle Behandlung von Zeckenstichen wird nicht empfohlen. |
| Literatur 1. Herzer P.: "Therapy of joint manifestations." In: Weber K., Hurgdorfer W., Schierz G. (eds): Aspects of Lyme borreliosis. Springer, Herlin Heidelberg, (1993) 340-343. 2. Kahl 0., Janetzki-Mittmann C., Gray J.S., Jonas R., Stein J., de Hoer R.: "Risk of infection with Borrelia burgdorferi sensu lato for a host in relation to the duration of nymphal Ixodes ricinus feeding and the method of tick removal." Zentralbl. Hakteriol. 287 (1998) 41-52. 3. Kristoferitsch W., Haumhackl U., Sluga E., Stanek G., Zeiler K.: "High-dose penicillin therapy in meningopolyneuritis Garin-Hujadoux-Hannwarth; clinical and cerebrospinal fluid data." Zbl. Hakt. Hyg. A 263 (1986) 357-364. 4. Maraspin V., Cimperman J., Lotric-Furlan S., Pleterski-Rigler D., Strle F. : " Treatment of erythema migrans in pregnancy." Clin. Infect. Dis. 22 (1996) 788-793. 5. Maraspin V., Lotric-Furlan S., Cimperman J., Ruzic-Sabljic E., Strle F. : "Erythema migrans in the immunocompromised host." Wien. Klin. Wochenschr. (1999) in press. 6. Mayer-Berger W., Van der Linde M.R., Hassler D.: " Therapy of Lyme carditis." In: Weber K., Burgdorfer W., Schierz G. (eds): Aspects of Lyme borreliosis. Springer, Berlin Heidelberg, (1993) 344-349. 7. Millner M.M., Müllegger R.R., Spork K.D., Stanek G.: "Lyme borreliosis of central nervous system in children: a diagnostic challenge." Infection 9 (1991) 273-278. 8. Nadelman R.B., Wormser G.P.: "Lyme borreliosis." Lancet 352 (1998) 557-565. 9. Neumann R., Aberer E., Stanek G.: " Treatment and course of erythema chronicum migrans." Zbl. Bakt. Hyg. A 263 (1986) 372-376. 10. Pfister H.W., Kristoferitsch W., Skoldenberg B.: "Therapy of Lyme neuroborreliosis." In: Weber K., Burgdorfer W., Schierz G. (eds): Aspects of Lyme borreliosis. Springer, Berlin Heidelberg, (1993) 328- 339. 11. Piesman J., Mather T.N., Sinsky R.J., Spielman A.: " Duration of tick attachment and Borrelia burgdorferi transmission." J. Clin. Microbiol. 25 (1987) 557-558. 12. Stanek G., O'Connell S., Cimmino M., Aberer E., Kristoferitsch W., Grandstrom M., et al.: "European Union concerted action on risk assessment in Lyme borreliosis: clinical case definitions for Lyme borre liosis." Wien. Klin. Wochenschr. 108 (1996) 741-747. 13. Steere A.C.: "Lyme disease."N. Engl. J. Med. 321 (1989) 586-596. 14. Strle F.: "Principles of Diagnosis and Treatment of Lyme borreliosis Ljubljana." Wien. Klin. Wochenschr. (1999) in press. 15. Strle F., Maraspin V., Lotric-Furlan S., Ruzic-Sabljic E., Cimperman J.: "Azithromycin and doxycycline for treatment of Borrelia culture-positive erythema migrans." Infection 24 ( 1996) 66- 70. 16. Weber K. : " Therapy of cutaneous manifestations." In: Weber K., Burgdorfer W., Schierz G. (eds): Aspects of Lyme borreliosis. Springer, Berlin Heidelberg, (1993) 312-327. |
| Anschrift des Verfassers: Univ.-Prof. Dr. Gerold Stanek Klinisches Institut für Hygiene der Universität Wien A-1095 Wien, Kinderspitalgasse 15 |